USG jamy brzusznej i układu moczowego u dziecka
Więcej postów



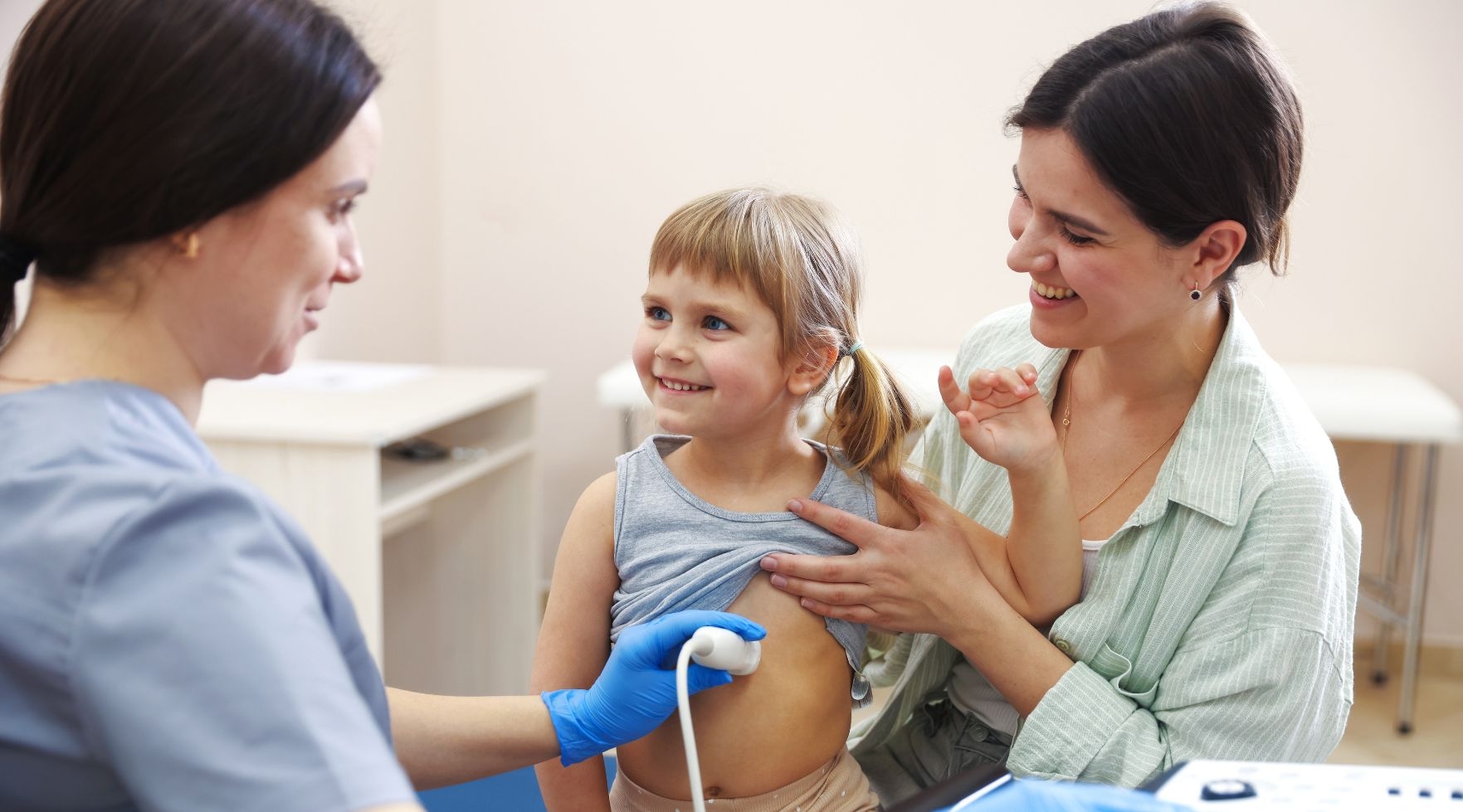
Diagnostyka wielu chorób u dzieci jest bardziej złożona niż w populacji osób dorosłych. Pediatra próbując ustalić przyczynę występujących u dziecka objawów, mierzy się z kilkoma przeszkodami, typowymi wyłącznie dla populacji pediatrycznej. W większości przypadków podstawą wstępnej diagnozy są wywiad – rozmowa z pacjentem oraz badanie lekarskie chorego [1]. Uzupełnieniem takiego postępowania jest wykonanie badań dodatkowych: laboratoryjnych, obrazowych lub czynnościowych. Jednym z najczęściej wykonywanych badań obrazowych jest USG jamy brzusznej i układu moczowego.
Trudności diagnostyczne u dziecka
Najważniejszym elementem badania pacjenta jest wywiad, który u dziecka przeprowadza się pośrednio – informacje uzyskiwane są od opiekuna dziecka. Niektóre objawy występujące u chorego mogą nie być rzeczywiście występującymi, a jedynie pewną interpretacją osoby opiekującej się dzieckiem np. niepokój, płaczliwość i drażliwość obserwowane u dziecka mogą być przedstawiane jako ból brzucha podczas gdy rzeczywistą przyczyną niepokoju są refluks lub nietolerancja pokarmowa. Wywiad pediatryczny jest dłuższy i bardziej złożony niż rozmowa lekarza z osobą dorosłą. Dodatkowo, dziecko często nie potrafi opisać występujących u siebie dolegliwości, a zgłaszane przez opiekuna objawy mogą być bardzo niespecyficzne i mieć przyczynę w dysfunkcji różnych narządów. W pediatrii często opieramy się na zmianie zachowania dziecka, zmianie jego dotychczasowych nawyków żywieniowych lub nieprawidłowym przyroście masy i długości ciała (szczególnie u najmłodszych dzieci). W pracy z dzieckiem konieczne jest właściwe podejście do pacjenta i wykazanie się serdecznością i cierpliwością - dzieci instynktownie boją się nieznanych im osób, obawiają się potencjalnego bólu związanego z procedurami medycznymi i niechętnie poddają się nawet koniecznym badaniom. Dodatkowo, szczególnie u najmłodszych dzieci, nie należy oczekiwać pełnej współpracy i prawidłowego przygotowania do badania np. pozostawania do badania na czczo lub utrzymania wypełnionego pęcherza moczowego. Kolejnym problemem jest także zmienność epidemiologii i symptomatologii chorób w zależności od wieku dziecka [2]. Częstość i rodzaje najczęściej występujących schorzeń u dzieci różnią się od obserwowanych w populacji osób dorosłych np. u dzieci stosunkowo często występują zakażenia przewodu pokarmowego, w tym infestacje pasożytnicze, podczas gdy częste u dorosłych problemy onkologiczne i chirurgiczne, u dzieci rozpoznaje się u małej grupy chorych [3].
Badanie USG jamy brzusznej dziecka
Z uwagi na trudności diagnostyczne, w populacji pediatrycznej celem postawienia właściwej diagnozy, często konieczne jest wykonanie badań dodatkowych, w tym badań obrazowych. Jednym z najczęściej wykonywanych badań obrazowych jest USG jamy brzusznej i układu moczowego. USG jest badaniem bezpiecznym i nieinwazyjnym, polegającym na ocenie narządów jamy brzusznej, w tym układu moczowego, w czasie rzeczywistym za pomocą fal ultradźwiękowych [4]. Lekarz w trakcie badania ocenia poszczególne narządy – ich wygląd, wielkość i wzajemne położenie, a obraz generowany jest na monitorze aparatu USG w czasie rzeczywistym.
Co można ocenić w badaniu USG?
USG pozwala na ocenę w obrębie jamy brzusznej takich narządów jak wątroba, drogi żółciowe wraz z pęcherzykiem żółciowym, trzustka, śledziona, duże naczynia krwionośne np. aorta oraz nerki, pęcherz moczowy, narządy rodne u kobiet oraz gruczoł krokowy u mężczyzn [5]. Warunkiem uwidocznienia pęcherza moczowego jest jego dobre wypełnienie. Moczowody – przewody łączące nerki z pęcherzem moczowym typowo nie są widoczne w czasie badania USG. Można je uwidocznić w sytuacji patologicznego ich poszerzenia lub występowania złogów (kamieni) w drogach moczowych powodujących utrudniony odpływ moczu z nerek w kierunku pęcherza moczowego. Podobnie jelita – nie są dobrze widoczne w badaniu USG, ale w populacji pediatrycznej lekarzowi często udaje się ocenić zaleganie mas kałowych w jelicie grubym (zaparcie) oraz obecność ewentualnego stanu zapalnego, szczególnie w miejscu połączenia jelita cienkiego z grubym. Najtrudniejszym elementem oceny jest uwidocznienie wyrostka robaczkowego – krótkiego uchyłka jelita, który nie pełni istotnej roli w przewodzie pokarmowym, a którego stan zapalny, może być przyczyną ostrych i potencjalnie groźnych objawów u pacjenta, wymagających interwencji chirurgicznej. Położenie wyrostka robaczkowego jest osobniczo zmienne, ale najczęściej lokalizuje się on po prawej stronie brzucha, bliżej miednicy, gdzie wewnątrz jamy brzusznej łączy się z jelitem grubym. Niestety takie położenie powoduje, że inne narządy, masy kałowe, gazy jelitowe, mogą zasłaniać wyrostek uniemożliwiając jego ocenę – w takiej sytuacji może być konieczne powtórzenie badania. W obrębie jamy brzusznej lekarz może uwidocznić także węzły chłonne, które w zależności od ich liczby, wielkości oraz obrazu radiologicznego mogą być czymś spodziewanym, fizjologicznym, lub wiązać się z toczącym się w jamie brzusznej procesem chorobowym. W trakcie USG jamy brzusznej i układu moczowego lekarz ocenia czy w jamie brzusznej pacjenta nie gromadzi się płyn oraz poszukuje ewentualnych tworów patologicznych np. torbieli, krwiaków, guzów.

Kiedy wykonać badanie USG brzucha u dziecka?
USG brzucha i układu moczowego wykonujemy na zlecenie pediatry lub innego specjalisty np. gastrologa dziecięcego, żeby wykluczyć lub potwierdzić patologię układu pokarmowego lub moczowego. Badanie jest wskazane u chorych z takimi objawami jak bóle brzucha, nudności i wymioty, zmiana rytmu wypróżnień (biegunka lub zaparcie), stwierdzenie obecności nieprawidłowych domieszek w stolcu np. smużek krwi, nieplanowana utrata masy ciała, zauważone przez opiekuna lub lekarza powiększenie obwodu brzucha, zmiana zabarwienia skóry (żółtaczka, bladość) lub problemy z oddawaniem moczu – ból lub pieczenie w czasie oddawania moczu lub moczenie się dziecka w nocy i/lub w dzień. Badanie USG jest koniecznym elementem oceny pacjenta po urazie brzucha oraz z podejrzeniem zapalenia wyrostka robaczkowego [6,7]. Niemowlę, u którego pierwszy raz w życiu stwierdzono zakażenie układu moczowego również będzie obowiązkowo musiało mieć wykonane USG jamy brzusznej i układu moczowego [8]. Planowo badanie USG jamy brzusznej i układu moczowego wykonujemy u pacjentów, u których opisane powyżej objawy są bardzo uciążliwe lub przedłużają się [9].
Przygotowanie do badania USG brzucha dziecka
Do badania USG pacjent nie wymaga szczególnego przygotowania. Celem optymalnego uwidocznienia narządów jamy brzusznej warto 2-3 dni przed planowanym badaniem spożywać lekkostrawne posiłki, postarać się uregulować rytm wypróżnień oraz zadbać o właściwe nawodnienie. W populacji pediatrycznej warto postarać się aby pacjent bezpośrednio przed badaniem (2-3h) nie jadł, gdyż dzięki temu lekarz wykonujący badanie będzie mógł uzyskać lepszy obraz narządów wewnętrznych i lepiej ocenić trudno dostępne organy jak np. trzustka, ale u najmłodszych dzieci pozostawanie na czczo nie jest warunkiem obowiązkowym. U każdego dziecka warto przed badaniem podać dodatkowe płyny – niesłodzoną herbatę lub wodę, dzięki temu mamy szansę na optymalne wypełnienie pęcherza moczowego i jego dokładną ocenę. Rodzic oczekujący z dzieckiem na badanie pod gabinetem lekarskim może np. podać dziecku do picia wodę i zachęcać je do jej przyjęcia.
Przed samodzielnym podjęciem decyzji o wykonaniu badania USG jamy brzusznej i układu moczowego u swojego dziecka warto zasięgnąć opinii pediatry, który oceni w jakim trybie należy wykonać badanie – czy konieczna jest ocena natychmiastowa, czy można poczekać by np. wykonać badania laboratoryjne (krwi, moczu lub kału), dodatkowo przygotować się do badania np. oczyścić jelita z zalegąjących mas kałowych. W kompetencji lekarza pozostaje również decyzja na temat zakresu badania np. czy konieczna jest ocena dodatkowych elementów np. ocena układu moczowego przed i po oddaniu przez dziecko moczu. Rodzaj i zakres badania zależą od występujących u pacjenta objawów i wstępnych wyników badania lekarskiego.
Podsumowując: jeżeli u dziecka występują niepokojące, szczególnie przedłużające się, bądź bardzo nasilone objawy ze strony przewodu pokarmowego lub dróg moczowych, warto zasięgnąć opinii pediatry celem ustalenia odpowiedniego postępowania. Badanie ultrasonograficzne jamy brzusznej i układu moczowego jest bezpieczne i daje odpowiedź na wiele pytań klinicznych. W wielu przypadkach, szczególnie u chorych z bólem brzucha lub objawami infekcji dróg moczowych pozostaje badaniem obrazowym wykonywanym w pierwszej kolejności.
Czy badanie USG jest bezpieczne?
Badanie USG jest całkowicie bezpieczne dla dziecka. Jest procedurą nieinwazyjną i może być wielokrotnie powtarzane. Badanie USG jamy brzusznej i układu moczowego najczęściej są wykonywane podczas jednej wizyty lekarskiej. Konieczne jest położenie pacjenta na leżance blisko aparatu USG. Rodzic może być cały czas obecny w gabinecie i wspierać pacjenta swoją obecnością. Celem optymalnego uwidocznienia narządów na brzuch pacjenta nakładany jest specjalny, przezroczysty żel, który jest odpowiednio podgrzewany, co zmniejsza dyskomfort w czasie badania. Celem uwidocznienia struktur jamy brzusznej lekarz przesuwa sondę aparatu USG po brzuchu i plecach pacjenta, starsze dzieci mogą być proszone w trakcie badania o zmianę pozycji z leżącej na plecach na leżącą na boku, wstrzymanie na kilka sekund oddechu lub uniesienie rąk za głowę, ale technika badania jest dostosowywana do możliwości i wieku dziecka. Po zakończeniu badania pacjent otrzymuje wynik w formie pisemnej, gdzie radiolog opisuje wszystkie badane narządy, wraz z uchwyconymi nieprawidłowościami. Celem dalszej oceny pacjent powinien udać się do lekarza zlecającego wykonanie USG, który dysponując wiedzą o dotychczasowym przebiegu choroby i wynikami badań dodatkowych ordynuje określone postępowanie.
USG brzucha - badanie profilaktyczne u dziecka?
Obecnie w Polsce nie ma programu badań profilaktycznych uwzględniających USG jamy brzusznej i układu moczowego, ale warto w porozumieniu z pediatrą opiekującym się dzieckiem rozważyć wykonanie takiego badania co 1-2 lata, uwzględniając czynniki indywidualne i rodzinne występowanie chorób np. nadciśnienia tętniczego, cukrzycy czy kamicy układu moczowego.
Piśmiennictwo:
- Mendelsohn JS, Quinn MT, McNabb WL. Interview strategies commonly used by pediatricians. Arch Pediatr Adolesc Med. 1999 Feb;153(2):154-7. doi: 10.1001/archpedi.153.2.154. PMID: 9988245.
- Scarpato E, Salvatore S, Romano C, Bruzzese D, Ferrara D, Inferrera R, Zeevenhooven J, Steutel NF, Benninga MA, Staiano A. Prevalence and Risk Factors of Functional Gastrointestinal Disorders: A Cross-Sectional Study in Italian Infants and Young Children. J Pediatr Gastroenterol Nutr. 2023 Feb 1;76(2)
. doi: 10.1097/MPG.0000000000003653. Epub 2022 Nov 1. PMID: 36705695. - Common Pediatric Gastrointestinal Disorders Hilgefort, Jordan et al. Primary Care: Clinics in Office Practice, Volume 48, Issue 3, 443 - 459
- Reeve, Donna. (2012). Diagnostic Ultrasound: Physics and Equipment. Journal of nuclear medicine : official publication, Society of Nuclear Medicine. 53. 1004. 10.2967/jnumed.112.105395.
- Gale HI, Gee MS, Westra SJ, Nimkin K. Abdominal ultrasonography of the pediatric gastrointestinal tract. World J Radiol. 2016 Jul 28;8(7):656-67. doi: 10.4329/wjr.v8.i7.656. PMID: 27551336; PMCID: PMC4965350.
- Ben-Ishay O, Daoud M, Peled Z, Brauner E, Bahouth H, Kluger Y. Focused abdominal sonography for trauma in the clinical evaluation of children with blunt abdominal trauma. World J Emerg Surg. 2015 Jul 1;10:27. doi: 10.1186/s13017-015-0021-x. PMID: 26155302; PMCID: PMC4494156.
- Kamiński M. Czy badanie ultrasonograficzne jest przydatnym narzędziem do rozpoznawania ostrego zapalenia wyrostka robaczkowego?. Pol Przegl Chir. (2018);90(3):13-18. https://doi.org/10.5604/01.3001.0011.8165.
- Kaufman J, Temple-Smith M, Sanci L. Urinary tract infections in children: an overview of diagnosis and management. BMJ Paediatr Open. 2019 Sep 24;3(1)
. doi: 10.1136/bmjpo-2019-000487. PMID: 31646191; PMCID: PMC6782125. - Caraiani C, Yi D, Petresc B, Dietrich C: Indications for abdominal imaging: When and what to choose? J Ultrason 2020; 20: e43–e54. doi: 10.15557/JoU.2020.0008.

